
¿Somos seguros cuando proveemos anestesia fuera del quirófano?
¡Houston, tenemos un problema!
Notas06/03/2024 Dr. Damián PantinSeguridad del paciente, análisis de riesgo e implementación de mejoras
La medicina moderna experimenta una dinámica de crecimiento muy significativa impulsada por la investigación, la tecnología y la colaboración global. Como consecuencia de ello, la gama de estudios diagnósticos o terapéuticos en salas externas al quirófano es cada vez más alta, de hecho, se estima que en menos de una década llegarán a más de 50% de los casos anestésicos.
El término NORA (Non-Operating Room Anesthesia) se refiere a la administración de anestesia fuera de quirófano, como son las salas de procedimientos hemodinámicos, electrofisiológicos, unidades de endoscopía, áreas de imágenes y salas donde se hacen cirugías no tradicionales.
Retrospectivamente, los casos NORA en el North American Clinical Outcome Registry (NACOR) se incrementaron de 28% en 2010 a 36% en 2014.1 Cerca del 75% de los casos se trató de pacientes ambulatorios, la mayoría de ellos adultos mayores con enfermedades crónicas.
El foco del problema surge porque los eventos adversos anestésicos son dos veces más frecuentes cuando se practica la anestesia fuera de quirófano, tal como surge del análisis de la base de datos de reclamos de la Sociedad Americana de Anestesiología ASA Closed Claims Project.2-3
Análisis del problema latente
En nuestro sistema de salud hay muy pocos hospitales que han construido salas específicas para trabajar como NORA. En general los lugares fueron diseñados con otros propósitos, lo que implica una readaptación que no siempre es adecuada para los procedimientos que en ella se realizan. En su mayoría la dificultad principal es la falta de espacio y ergonomía acordes para que los efectores desarrollen sus tareas con comodidad.
En líneas generales las NORA se encuentran alejadas del Centro Quirúrgico o de las Salas de Recuperación Posanestésica y no cuentan con espacios adecuados para preparar o recuperar a los pacientes, sobre todo en casos ambulatorios donde el evento adverso principal es la caída del paciente.
Los otros aspectos conflictivos respecto de la infraestructura son el sistema eléctrico para soportar todos los dispositivos que se utilizan y un ambiente menos controlado en cuanto a temperatura, circulación, asepsia, iluminación, radiaciones y gases anestésicos.
En ocasiones, los niveles de equipamiento y monitoreo no son los que corresponden de acuerdo a la complejidad de los casos, limitándose así la capacidad de detección y respuesta ante complicaciones.
El personal de las salas NORA no siempre está familiarizado con los procedimientos anestésicos o con el manejo de eventos críticos, puesto que en su mayoría son técnicos especializados en otras disciplinas, lo que redunda en mala dinámica del grupo de trabajo, fallas en la comunicación, pautas de alarma bajas y una menor colaboración interdisciplinaria en la emergencia.
Por último y no menos importante, muchos de los casos son de gran complejidad y los procesos de evaluación previa u optimización clínica no son acordes a los antecedentes, la patología o el procedimiento al que se somete al paciente.
Como especialistas nos vemos comprometidos a trabajar con algunas de las dificultades arriba mencionadas y, como consecuencia, los niveles de preocupación y estrés son mayores que los habituales.
¿Qué es el «riesgo» y cómo lo medimos en nuestro lugar de trabajo?
En el ámbito de la gestión de riesgos y seguridad, se define «riesgo» como la probabilidad de que ocurra un evento no deseado junto con el impacto de sus consecuencias. Los riesgos siempre deben estudiarse de acuerdo a sus características, que incluyen: identificación, probabilidad de ocurrencia, impacto, mitigación, monitoreo y aceptación.
En función del análisis de cada riesgo se diseña una matriz de riesgo de modo que puedan establecerse prioridades, hacer el seguimiento de la gestión u observar la evolución tras la aceptación del mismo.
Para dar un ejemplo, supongamos que queremos analizar riesgo de caídas de pacientes en salas de endoscopía. Podemos determinar que la posibilidad de ocurrencia es moderada o baja por el alto volumen de casos, pero el impacto para el paciente y la institución sin dudas será alto, lo que nos permite definirlo como de «alto riesgo».
En este caso, lo lógico es que la institución tome medidas de mejora puesto que es responsabilidad de todos garantizar los mejores medios para prevenir el daño.
Ciertas instituciones deciden no implementar ninguna medida en lo que implica una aceptación del riesgo. En dicho caso es viable accionar el circuito administrativo para informar el riesgo y transferir la responsabilidad a quienes tienen la potestad de tomar medidas.
Sin embargo, las instituciones con una cultura de seguridad y gestión de calidad se interesan por la mejora y utilizan modelos de mejora continua.
¿Cómo mejoran las instituciones altamente comprometidas con la seguridad?
“Lo que no se mide no mejora. Lo que no mejora se deteriora”, postuló el físico Lord Kelvin en 1856.
Los modelos de mejora continua son enfoques sistemáticos para identificar, analizar y mejorar los procesos, productos o servicios en una organización altamente comprometida con la calidad. Existen distintos modelos de mejora de procesos, muchos de ellos sofisticados y aplicados por expertos en seguridad y calidad en todo tipo de industrias como la aeronáutica, la automotriz, la petrolera, la nuclear, y también en proveedoras de todo tipo de servicios, incluyendo los de salud.
Sin embargo, no siempre contamos con especialistas en calidad o en seguridad del paciente para aplicar un modelo de mejora sofisticado, por tanto, debemos buscar herramientas que nos permitan identificar riesgos y clasificarlos de acuerdo a su posibilidad de ocurrencia y su impacto.
Consensos para la gestión de nuestras prácticas. Una herramienta útil
Los consensos médicos son declaraciones públicas de un grupo representativo de expertos sobre un aspecto particular, basados en las experiencias de cada miembro y compatibilizados con el estado de la ciencia. El objeto de los mismos es brindar respaldo ante la toma de decisiones en particular por otros especialistas en sus prácticas asistenciales.
Los consensos son una «captura del momento del conocimiento» que con, cierta frecuencia, deben ser reevaluados y reeditados por otro panel de destacados profesionales convocados por la misma asociación médica o gubernamental.
La Fundación para la Seguridad del Paciente de Anestesia (APSF) convocó en 2022 a un grupo multidisciplinario de expertos para organizar la Conferencia Anual de Consenso de Stoelting sobre «Asuntos Cruciales de Seguridad del Paciente en la Anestesia en Consultorios y Fuera del Quirófano».4-5
De acuerdo a un método iterativo de trabajo, una cohorte de especialistas presentó un consenso con criterios unificados con foco en siete áreas para la atención en salas NORA, a saber:
1- Instalaciones.
2- Equipo, medicamentos y suministros.
3- Personal y trabajo en equipo.
4- Atención preoperatoria y elección de pacientes.
5- Atención intraoperatoria.
6- Atención postoperatoria.
7- Mejora continua de la calidad.
Estas recomendaciones conforman una herramienta para identificar riesgos en nuestro lugar de trabajo y, si bien no dan un método de implementación, se puede utilizar como referencia para definir estrategias de mejora continua con objetivos y plazos.
Cómo anestesiólogos, ¿qué podemos implementar?
La frase «Ser mejores que ayer» refleja el espíritu humano que nos impulsa a comprometernos con nuestro futuro y el de todos los que nos rodean.
La implementación de mejoras, por menores que parezcan, impactan siempre de forma positiva porque nos permiten adaptarnos, innovar, crecer, ser eficientes, satisfacer a otros, aprender continuamente y ser resilientes.
Sin duda, los recursos institucionales no siempre son los mismos y muchas veces es difícil alterar un espacio físico ya dispuesto, por ende, es probable que resulte más fácil implementar mejoras sobre los factores humanos como la comunicación, el trabajo en equipo y los modelos mentales compartidos.
Otro aspecto que con poco esfuerzo implica una mejora sustancial en la seguridad del paciente en anestesia es la evaluación y planificación anestésica exhaustiva del paciente y el procedimiento. Revisando eventos adversos en salas NORA se encontró una gran relación entre una evaluación previa deficiente paciente/procedimiento, que no permitió desarrollar un plan anestésico personalizado que contemple los riesgos inherentes y la adecuada movilización de recursos humanos o materiales que en su mayoría estaban disponibles.
Ciertas veces el ingenio permitirá optimizar recursos materiales con los que cuenta el servicio, por ejemplo, ensamblar un carro de paro o de vía aérea con drogas y dispositivos disponibles que se usan con muy baja frecuencia, sin desarticular otras áreas de trabajo.
Como éstas, existen otras mejoras posibles que, de estar a mano, debemos impulsar para el crecimiento y el éxito sostenible tanto a nivel personal como institucional.
Síntesis
La evidencia sobre la proyección estimada a un futuro cercano del número de procedimientos en salas NORA debe promovernos a que, como anestesiólogos, seamos partícipes esenciales del rediseño de nuestras propias prácticas y procesos, abogando por la seguridad del paciente y usando siempre las mejores herramientas disponibles.
Bibliografía
1. Nagrebetsky A, Gabriel RA, Dutton RP, et al.: Growth of nonoperating room anesthesia care in the United States: a contemporary trends analysis. Anesth Analg 2017; 124:1261-7.
2. Robbertze R, Posner KL, Domino KB. Closed claims review of anesthesia for procedures outside the operating room. Curr Opin Anaesthesiol. 2006;19:436–442. PMID: 16829728
3. Woodward ZG, Urman RD, Domino KB. Safety of non-operating room anesthesia: a closed claims update. Anesthesiol Clin. 2017;35:569–581. PMID: 29101947
4. Recomendaciones de consenso para la realización segura de la anestesia fuera del quirófano: Informe de la reunión de la Conferencia de Stoelting 2022 de la Fundación para la Seguridad del Paciente de Anestesia - Anesthesia Patient Safety Foundation (apsf.org)
5. http://links.lww.com/AA/E369

Reconstrucción facial de alta complejidad en el Hospital Iriarte de Quilmes
Una fractura panfacial y una cirugía inédita en el Hospital Iriarte de Quilmes plantearon un desafío anestésico de alta complejidad. El Dr. Facundo Gaido, médico anestesiólogo a cargo de la intervención, comparte cómo vivió la experiencia de esa intervención que marcó un hito para el hospital quilmeño.

Anécdota compartida por el Dr. Francisco Carlos Bonofiglio

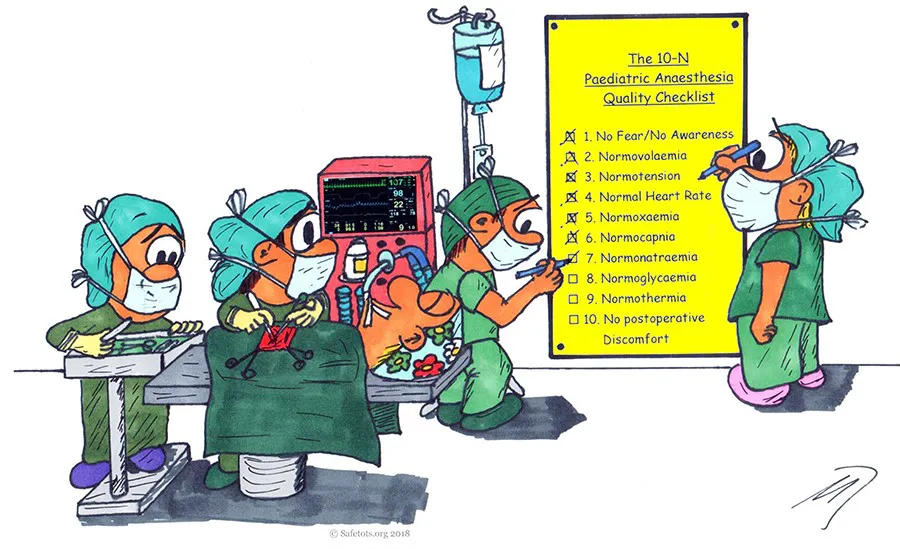

Ayudas cognitivas en acción: dos años de experiencia en anestesia
“La seguridad no es un acto individual, es una práctica colectiva entrenada”.


El 50° Congreso Argentino de Anestesiología reunió a la comunidad anestesiológica de todo el país en Buenos Aires

50º CAA: Un programa científico diverso y de excelencia

Ingresá al enlace, respondé las preguntas y participá por premios sorpresa.

Reflexiones sobre el retiro profesional en la anestesiología





